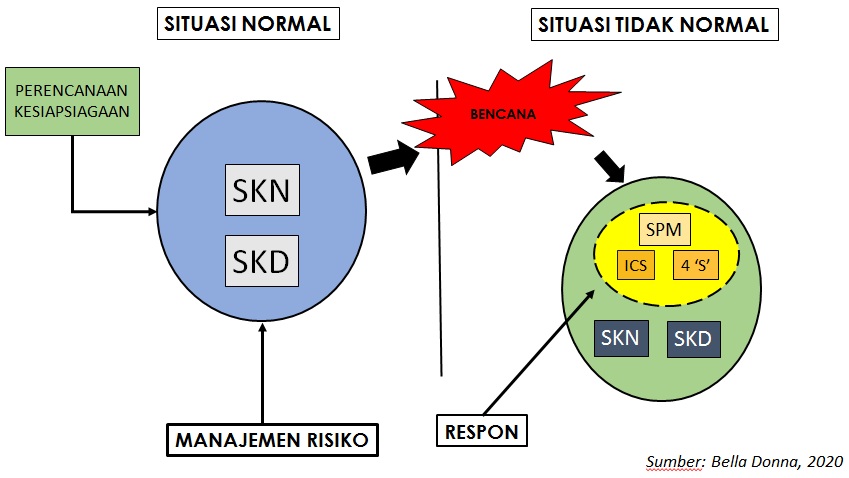
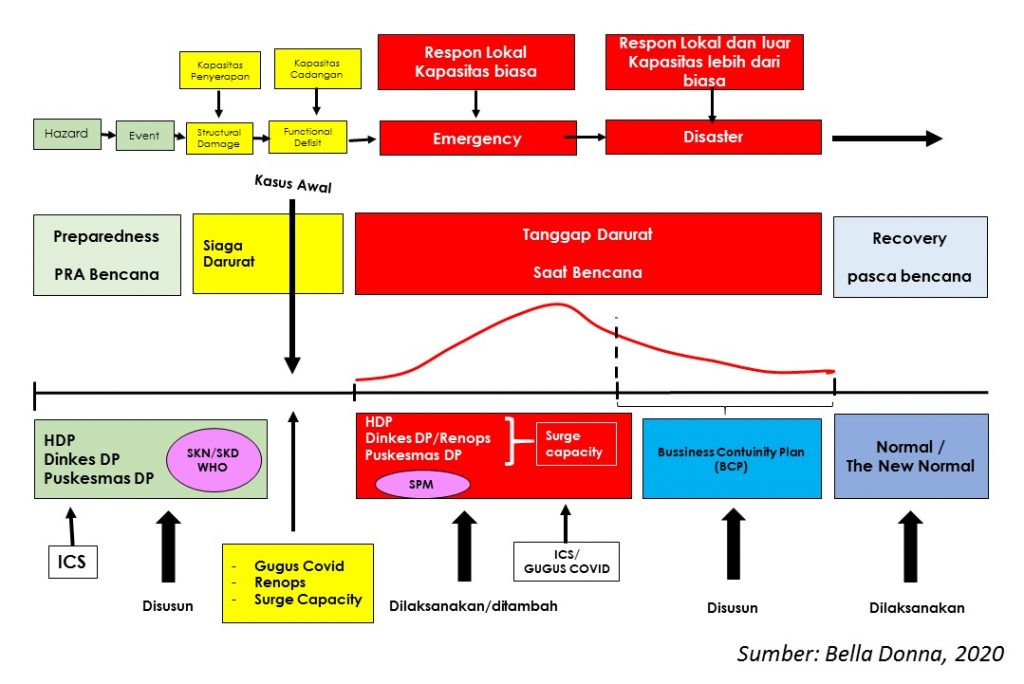
Kebutuhan kesiapsiagaan dari gambar diatas sangat mendukung sistem kesehatan dalam menghadapi situasi krisis kesehatan. Dalam situasi pandemi saat ini, ketujuh pilar sistem kesehatan yang ada belum mencerminkan manajemen risiko yang harus dihadapi bila terjadi krisis kesehatan.
Hasil kajian PKMK FK-KMK UGM bekerjasama dengan Pusat Krisis Kesehatan, Kemenkes tentang kesiapsiagaan bencana oleh sektor kesehatan di Indonesia masih berada pada rentang rendah ke sedang (berdasarkan indeks kesiapsiagaan PAHO). Artinya, rentang status kesiapsiagaan belum memadai sehingga potensi gagalnya fungsi sektor kesehatan dalam merespon bencana masih cukup besar, seperti penanganan Covid-19 ini. Kesiapsiagaan daerah diukur berdasarkan indikator ada tidaknya kebijakan penanggulangan bencana, pengorganisasian, komunikasi, prosedur, rencana kontijensi, logistic, fasilitas dan SDM, monitoring evaluasi, dan koordinasi yang dilakukan oleh dinas kesehatan, rumah sakit, dan puskesmas. Dari 10 indikator ini, umumnya sektor kesehatan masih rendah di dokumen rencana kontijensi, pengorganisasian (SDM), kesiapan logistik dan fasilitas, serta pembiayaan (Ariani, 2017). Padahal sudah ada aturan yang mengatur bahwa setiap dinas kesehatan harus memiiki rencana penanggulangan bencana sektor kesehatan serta memfasilitasi rumah sakit dan puskesmas untuk memiliki rencana kesiapsiagaan bencana (Permenkes 75 tahun 2019 yang merevisi Permenkes 64 tahun 2013 tentang Penanggulangan Krisis Kesehatan). Juga, dalam peraturan akreditasi rumah sakit bahwa setiap rumah sakit harus memiliki rencana penanggulangan bencaan dan kebakaran baik untuk respon bencana internal dan eksternal (MFK 6 dan 7, KARS 2012 dan SNARS 2018). Begitu juga untuk puskesmas, terdapat point bahwa puskesmas harus menyiapkan rencana penanggulangan bencana tingkat puskesmas dan melibatkan masyarakat. Tidak hanya itu, dalam rencana strategis BNPB juga mengatur tentang target rumah sakit dan puskesmas aman bencana (Donna, 2019).
Meski demikian, masih banyak didapati rumah sakit di Indonesia yang belum memiliki hospital disaster plan (HDP), jika ada dokumen pun, masih sedikit yang dapat diimplementasikan dan operasional, Karena kebanyakan dibuat hanya untuk persyarakat akreditasi. Hal ini semakin buruk karena nilai HDP dalam akreditasi rumah sakit hanya 20% dan rumah sakit tetap bisa lulus akreditasi paripurna meski tidak memiliki HDP. Instrumen yang digunakan oleh surveyor untuk menilai HDP pun masih belum standar. Selain itu, lebih dari 500 dinas kesehatan di Indonesia, masih sedikit yang memiliki dokumen dinkes disaster dan kontijensi plan. Padahal dokumen ini sangat penting untuk menjadi rujukan bagi rumah sakit dan puskesmas dalam membuat perencanaan menghadapi bencana termasuk mengatur SDMnya. Tidak hanya itu, tantangan dinas kesehatan semakin besar karena semua perencanaan dan anggaran dengan judul bencana akan diserahkan ke BPBD oleh pemerintah daerah, padahal belum tentu kebutuhan bencana sektor kesehatan dapat dipenuhi dan dimengerti oleh sektor lainnya, misalnya kasus KLB penyakit. Sehingga rekomendasi penelitian PKMK dan Pusat Krisis Kesehatan ditujukan agar dinas kesehatan dapat lebih berkoordinasi dengan lintas sektor untuk penanggulangan bencana dan krisis kesehatan. Tidak hanya itu, hampir semua puskesmas belum memilki puskesmas disaster plan (Ariani, 2019).
Dalam pelaksanaannya, SDM Kesehatan “Attached” dengan Pilar Pelayanan Kesehatan, Konteks Pilar Pembiayaan Kesehatan, Konteks Fasilitas Kesehatan (Pilar Sediaan Farmasi dan Alat Kesehatan), serta Program Pusat dan Daerah terkait kesehatan. Adaptasi yang diharapkan pada cara penyelenggaraan SKN (Bab V) dengan menambahkan nilai Manajemen Risiko Bencana selain Prorakyat, Inklusif, responsif, efektif, dan bersih. Seperti yang tersaji pada gambar di bawah ini:
META LEADERSHIP
Kepemimpinan mempengaruhi keefektifan penanganan bencana dan krisis kesehatan. Kepemimpinan pada saat kondisi normal mungkin tidak mendapat banyak tekanan dari berbagai aspek untuk mencapai tujuan suatu organisasi. Namun bagaimana pada saat kondisi tidak normal (bencana dan krisis kesehatan), apakah kepemimpinan bisa berjalan dengan baik? Bencana dan krisis kesehatan tentu menimbulkan banyak tekanan dan masalah yang akan mempengaruhi kepemimpinan untuk mencapai tujuan organisasi. Dalam sektor kesehatan ada sistem kesehatan nasional yang bertujuan untuk meningkatkan derajat kesehatan masyarakat, bagaimana kepemimpinan bisa berjalan dengan baik untuk mencapai tujuan tersebut saat bencana dan krisis kesehatan? Meta Leadership adalah kerangka kerja dan metode yang dikembangkan melalui penelitian dan observasi proses kepemimpinan dalam situasi yang penuh dengan tekanan. Pada Workshop Industrial Symposia dan Seminar Nasional XVII, Seminar Tahunan XIV Patient Safety dan INA Hosp Fair 1 PERSI tahun 2020, Forum Manajemen Covid-19 Fakultas Kedokteran, Kesehatan Masyarakat, dan Keperawatan (FK-KMK) UGM menyelenggarakan forum Knowledge Management d topik Meta-Leadership. Materi selengkapnya KLIK DISINI
Materi Meta Leadership berikut disampaikan oleh Dr. dr. Andreasta Meliala, DPH., M.Kes tentang Leader’s Personality dalam Meta Leadership. Disebutkan bahwa atribut pemimpin dalam 3 dimensi Meta Leadership adalah lead up yaitu kepemimpinan kepada supra sistem, lead down kepemimpinan kepada subordinate, lead beyond kepemimpinan kepada pihak yang tidak berhubungan langsung, dan lead across kepemimpinan kepada sektor sekitar. Perspektif kepemimpinan pada Meta-Leadership, pemimpin mempengaruhi anggota atau pemimpin lainnya tanpa menggunakan otoritas melainkan dengan mengelola Perception, Articulation, Conviction dan Empathy (PACE). Faktor kunci dari Meta-Leadership yang berorientasi kepada hasil mencakup kapasitas mempengaruhi ( PACE dan otoritas), mengatur organisasi sebagai bagian dari ekosistem dan memahami kontekstual.
Leader’s Personality dalam Meta Leadership
Selanjutnya pada materi berikut oleh Prof. Laksono Trisnantoro, MSc., PhD., dr. Bella Donna, M.Kes., dan Putu Eka Andayani, SKM., MPH membahas bagaimana memahami situasi sebagai basis mengembangkan Business Continuity Plan. Terdapat 3 outline yang dibahas yaitu situasi rumah sakit saat ini dari perspektif Meta-Leadership, bagaimana agar RS tetap bertahan dan berkembang di era COVID-19, fase pengambilan keputusan dan tantangan Rumah Sakit. Dimensi 2 “situasi” pada Meta-Leadership menekankan pemimpin penting mempelajari pengetahuan dan melakukan analisis untuk merencanakan dan melaksanakan aksi penanganan COVID-19. Pandemi COVID-19 adalah salah satu bencana yang menimbulkan situasi kompleks, melibatkan multi stakeholder, menimbulkan kondisi dalam tekanan dan RS menghadapi banyak risiko. Melihat kondisi tersebut Rumah Sakit penting menyusun Business Continuity Plan untuk mempertahankan rumah sakit supaya mampu tetap memberikan pelayanan kesehatan semaksimal mungkin.
Memahami Situasi sebagai Basis Mengembangkan Business Continuity Plan